Auf dieser Seite haben wir für Sie nützliche Informationen rund um das Thema „(Knie-)Gesundheit“ zusammengestellt.
Knieschmerzen, Kniebeschwerden
Schmerzen oder auch Beschwerden am Kniegelenk können in verschiedenen Situationen auftreten und die unterschiedlichsten Ursachen haben. Prinzipiell lässt sich unterscheiden zwischen akuten und chronischen Knieschmerzen bzw. -beschwerden.
Akute Knieschmerzen werden in der Regel durch eine äußere Gewalteinwirkung (Verdrehung, Schlag bzw. Stoß) verursacht, während chronische Knieschmerzen sich eher langsam und schleichend entwickeln und häufig auf Verschleißerscheinungen zurückgehen. Zu den typischen Ursachen von Knieschmerzen zählen Verletzungen (Sport, andere Unfälle), Fehl- oder Überbelastungen, Arthrose und Entzündungen. Aber auch Stoffwechselstörungen und Autoimmunerkrankungen können zu Beschwerden im Knie führen.
Wenn Sie einen Arzt aufsuchen, kann die Beantwortung der folgenden Fragen helfen, Ihre Knieschmerzen bzw. -beschwerden zu beschreiben:
- Wann und wie oft treten die Schmerzen bzw. Beschwerden auf? Dauerhaft, z.B. aufgrund einer konkreten äußerlichen Gewalteinwirkung (Sport, anderer Unfall) oder auch ohne ersichtlichen Grund. Mehrmals am Tag, aber ohne ersichtlichen Grund. Nach oder bei einer bestimmten Bewegung (z.B. Treppensteigen, in die Hocke gehen). Nach längerer Ruhephase (sog. Anlaufschmerz).
- Gab es eine konkrete Ursache? Beispielsweise: Wie war der konkrete Mechanismus, als der Gegenspieler im Fußballspiel reingegrätscht ist. Kam er von vorne oder von der Seite? War es mit hoher Geschwindigkeit? Ist das Knie verdreht oder nach innen gedrückt worden?
- Wo treten die Schmerzen bzw. Beschwerden auf? Ganzes Knie. Innenseite. Außenseite. Vorne. Hinten. An mehreren Stellen (ggf. auch in Abhängigkeit von einer bestimmten Bewegung).
- Wie äußern sich die Beschwerden bzw. wie fühlt sich der Schmerz an? Stechend. Brennend. Ausstrahlend. Dumpf. Heiß (z.B. in Verbindung mit einer Schwellung).
- Liegen andere, begleitende Beschwerden und/oder Vorerkrankungen vor?
Tipp: Schreiben Sie sich Ihre Antworten auf diese Fragen auf ein Blatt Papier und nehmen Sie dieses zu dem Arztgespräch mit.
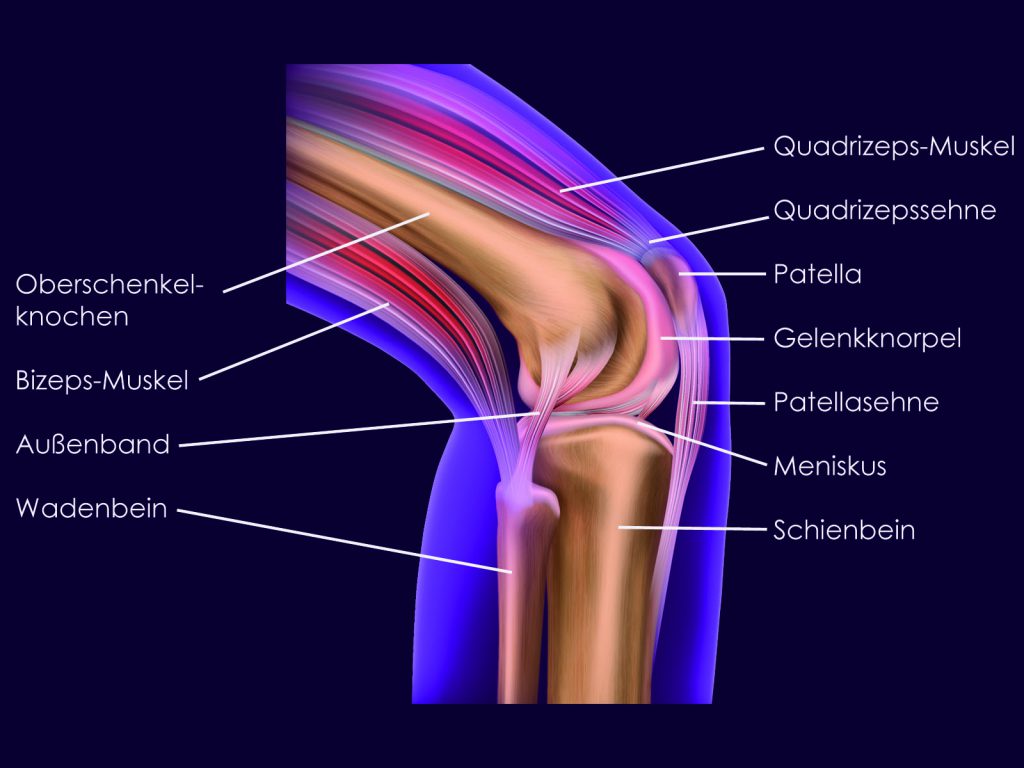
Knieverletzungen, Knieschädigungen
Ebenso vielfältig wie die Ursachen und Ausprägungen der Knieschmerzen sind die entsprechenden Knieverletzungen bzw. Knieschädigungen. Verletzungen des Knies gehören zu den häufigsten Verletzungen des menschlichen Körpers und ereignen sich nicht nur beim Sport, sondern auch im Arbeits- bzw. Alltagsleben. Im Folgenden geben wir Ihnen einen Überblick über typische Knieverletzungen, die damit verbundenen Symptome und mögliche Behandlungen.
Kreuzbandriss (Kreuzbandruptur)
Das Knie hat ein vorderes und ein hinteres Kreuzband, die teilweise oder komplett reißen können. Ein Kreuzbandriss kann von einem knackenden Geräusch begleitet sein. Die Patienten können dabei einen stechenden Schmerz spüren, aber auch ohne starken Schmerz/Knackgeräusch kann das Kreuzband akut gerissen sein. Der akute Schmerz lässt in der Regel schnell wieder nach, kann sich aber bei einer erneuten Belastung des Knies wieder verstärken. Wichtigstes Symptom ist die Instabilität, ggf. mit einem recht zügig einsetzenden Schwellungszustand. Folgende Symptome sind häufig mit einem Kreuzbandriss verbunden:
- Instabilität des Knies (Knie knickt beim Gehen weg, „Wackelknie“ oder auch „Giving-Way-Phänomen“)
- Verschiebegefühl im Knie
- Schwellung
- Schmerz
- Verminderung oder Verlust der Streck- und Beugefähigkeit des Knies (Streck-/Beugehemmung)
Gerade bei Sportlern kann es vorkommen, dass ein Kreuzbandriss nicht sofort bemerkt bzw. als solcher erkannt wird. Dies hängt damit zusammen, dass die Instabilität des Knies durch entsprechende muskuläre Voraussetzungen kompensiert werden kann. Die Diagnose eines möglichen Kreuzbandrisses durch den Arzt erfolgt zunächst über Fragen zu dem Unfallhergang und dem aktuellen Zustand (siehe auch „Fragen zur Beschreibung von Knieschmerzen„) und die klinische Untersuchung. Zusätzlich werden dann bildgebende Verfahren (Röntgen und/oder Magnetresonanztomografie = MRT) durchgeführt, um die Diagnose zu sichern und Begleitverletzungen auszuschließen (z.B. Meniskusschaden).
Die Behandlung eines Kreuzbandrisses zielt darauf ab, in der Frühphase Schmerzen und Schwellung zu verringern bzw. zu beseitigen und den Bewegungsumfang des Knies wiederherzustellen. Letztlich ist das Hauptziel, eine ausreichende Stabilität des Kniegelenkes zu erreichen.
Welche Behandlungsoptionen in Betracht zu ziehen sind, hängt neben den individuellen Voraussetzungen der Betroffenen (z.B. Alter, allgemeiner Gesundheits- bzw. Fitnesszustand, …) von der Art des Kreuzbandrisses (teilweise oder vollständige Ruptur, vorderes und/oder hinteres Kreuzband) und dem Vorliegen zusätzlicher Verletzungen ab. Grundsätzlich gibt es sog. konservative und operative Therapiemöglichkeiten.
Im Rahmen einer konservativen Behandlung soll die Muskulatur soweit gestärkt werden, dass die funktionellen Defizite des verletzten Kreuzbands ausgeglichen werden können. Die Stärkung der Muskulatur erfolgt durch eine intensive Physiotherapie mit gezielten Trainingsprogrammen bzw. Übungen, die ggf. durch weitere physiotherapeutische Maßnahmen ergänzt wird. Bis die Muskulatur nach einem Kreuzbandriss wieder so aufgebaut ist, dass in Belastungssituationen das Kniegelenk stabil ist, dauert es in der Regel viele Monate (in genauen Messungen finden sich meist auch Jahre nach einem Kreuzbandriss noch geringere Kraftwerte). Daher ist ein umfangreiches und konsequent durchgeführtes selbstständiges Trainingsprogramm von zentraler Bedeutung. Zusätzlich werden häufig Knieschienen (Orthesen) zur Entlastung bzw. Ruhigstellung und Stabilisierung in der Anfangsphase eingesetzt.
Die operative Therapie umfasst verschiedene Ansätze und Operationstechniken. Der Kreuzbandersatz (Kreuzbandplastik) gehört zu den gängigsten Verfahren. Hier wird das verletze Kreuzband durch eine körpereigene Sehne ersetzt. Daneben gehören ein Wiederannähen nach knöchernem Ausriss (Refixation), die Stimulation bei erhaltenem Kreuzbandschlauch (Healing Response) und die Kreuzbandnaht nach einem Teilriss zur operativen Behandlung.
Die Entscheidung für oder gegen eine bestimmte Behandlungsmethode lässt sich nicht pauschalisieren. Sowohl die konservative als auch die operative Therapie haben Vor- und Nachteile bzw. sind mit Risiken verbunden. Das entscheidende Kriterium neben Begleitverletzungen und individuellen Faktoren ist das Vorliegen der Instabilität. Liegt eine Instabilität vor, sollte tendenziell eher operiert werden. Liegt keine Instabilität vor, kann die konservative Therapie sinnvoll sein.
Tipp: Wichtig ist, dass Ihr Arzt Sie über die Vor- und Nachteile bzw. Risiken aufklärt und sie diese gemeinsam auf Ihre persönliche Situation (Lebensumstände, Fitnesszustand, Ziele) beziehen. Sind Sie beispielsweise beruflich auf Ihr Knie angewiesen (z.B. Dachdecker), ist Ihre Situation anders zu bewerten als bei jemandem, der im Büro arbeitet. Fragen Sie nach, wenn Sie unsicher sind und sich nicht ausreichend informiert fühlen. Holen Sie ggf. eine zweite Meinung ein, bevor Sie eine Entscheidung treffen.
Kniearthrose, Kniegelenksarthrose (Gonarthrose)
Unter dem Begriff Kniearthrose werden verschiedene Verschleißerscheinungen des Kniegelenks zusammengefasst. Zu den Symptomen zählen Schmerzen und Bewegungseinschränkungen, die im Lauf der Zeit intensiver und häufiger werden. Der sog. Anlaufschmerz tritt nach längeren Ruhephasen auf und verschwindet nach einer gewissen Zeit in Bewegung wieder. Belastungsschmerzen treten nach oder bei ungewohnten Bewegungsabläufen und längeren bzw. intensiveren Belastungen auf. Bei fortgeschrittener Arthrose können die Schmerzen auch in Ruhe auftreten (Ruheschmerz). Im fortgeschrittenen Stadium können außerdem Schwellungen und ein Hitzegefühl im Knie als Anzeichen für eine Entzündung auftreten sowie hörbare Symptome in Form von Reibe- und/oder Knackgeräuschen.
Die Diagnose einer möglichen Arthrose beinhaltet ein Arztgespräch (siehe auch „Fragen zur Beschreibung von Knieschmerzen„) sowie eine Untersuchung mit verschiedenen Tests und diagnostischer Bildgebung.
Die wichtigsten Ziele der Behandlung einer Kniearthrose sind die Verringerung der Schmerzen, der Erhalt bzw. die Wiederherstellung der Beweglichkeit im Kniegelenk sowie die Verlangsamung des Verschleißes. Für die Behandlung einer Kniearthrose kommen verschiedene konservative Therapieelemente und ggf. auch ein operativer Eingriff in Betracht. Für die meisten Betroffenen beginnt die Behandlung mit einer Kombination aus konservativen Maßnahmen. Hierzu gehören:
- Reduktion von Übergewicht
- dauerhafte Umstellung der Ernährung
- Vermeidung übermäßiger Belastung
- Einnahme von Medikamenten
- Physiotherapie (z.B. gezielte Trainingsprogramme, Wärme- oder Kälteanwendungen)
- Selbstständiges Training
- Infiltrationsbehandlungen (Spritzen ins Knie), z.B. Hyaluronsäure oder PRP (Platelet-rich Plasma)
- Einsatz orthopädischer Hilfsmittel (z.B. spezielle Schuheinlagen, Orthesen)
Die chirurgischen Verfahren zur Behandlung einer Kniearthrose reichen von sog. gelenkerhaltenden Maßnahmen (Arthroskopie mit z.B. Knorpelglättung, Knorpelstimulation und Achskorrektur/ Umstellungsoperation, Osteotomie mit Begradigung bei X- oder O-Bein-Fehlstellung) über Teilprothesen (nur Innenseite, nur Kniescheibenrückfläche oder nur Außenseite) bis hin zum vollständigen Ersatz des Kniegelenks durch eine Knietotalendoprothese (Knie-TEP).
Welche der verschiedenen Optionen die individuell sinnvollste Variante ist, muss genau abgewogen werden unter Berücksichtigung des individuellen Beschwerdebildes, dem Grad der Schädigung und der individuellen Anatomie. Wie bei jeder anderen (Knie-)Verletzung birgt auch bei einer Kniearthrose jede Behandlungsform Risiken und ist mit Vor- und Nachteilen verbunden, die individuell abzuwägen sind.
Tipp: Wenn Sie Anzeichen einer Arthrose bei sich feststellen, zögern Sie nicht einen Arzt zu Rate zu ziehen. Gerade der frühzeitige Einsatz gezielter konservativer Maßnahmen kann helfen, den Gelenkverschleiß zu verlangsamen oder sogar aufzuhalten und so die Notwendigkeit einer Operation zu verringern bzw. hinauszuzögern.
Meniskusriss (Meniskusläsion)
Das Knie hat zwei Menisken, den Innenmeniskus und den Außenmeniskus. Eine wichtige Aufgabe der halbmondförmigen knorpelartigen Scheibchen ist es, das Kniegelenk stabil zu halten. Gleichzeitig wirken sie wie ein Stoßdämpfer zwischen Ober- und Unterschenkelknochen, als Bremsklotz gegen eine Verschiebung der Gelenkflächen und verbessern die Gelenkkongruenz. Außerdem sind viele weitere sehr wichtige Funktionen wie die Propriozeption und die Verteilung der Gelenkschmiere bekannt.
Bei einem Meniskusriss ist der Meniskus angerissen oder auch vollständig durchtrennt. Die Meniskusläsion gilt als typische Sportverletzung, kann aber auch bei anderen Unfällen durch eine Verdrehung oder das unnatürliche Abknicken des Kniegelenks hervorgerufen werden. Außerdem können wiederholte, kleinste Verletzungen (Mikrotraumata, z.B. durch regelmäßiges Arbeiten in der Hocke oder auf den Knien) und degenerative Prozesse (Verschleiß) zu einem Meniskusriss führen.
Die Betroffenen berichten bei einem Meniskusriss häufig von einem Knackgeräusch im Kniegelenk und von stechenden Schmerzen im Gelenkspalt zwischen Ober- und Unterschenkel. Hinzu können Schwellungen, Bewegungseinschränkungen und eine Instabilität des Kniegelenks kommen. Geht der Meniskusschaden dagegen auf Verschleißerscheinungen zurück, handelt es sich eher um dumpfe Schmerzen, die sich im Zeitverlauf verstärken und die von Gelenkergüssen begleitet sein können.
Die Diagnose einer möglichen Menikusläsion beinhaltet ein Arztgespräch (siehe auch „Fragen zur Beschreibung von Knieschmerzen„) sowie eine Untersuchung mit verschiedenen Tests und diagnostischer Bildgebung (Röntgen, MRT).
Die Behandlung eines Meniskusrisses zielt darauf ab, die Schmerzen zu verringern bzw. zu beseitigen und die Funktionsfähigkeit des Knies wiederherzustellen. Zu den konservativen Elementen der Behandlung einer Meniskusverletzung gehören zunächst eine Schonung bzw. Entlastung des Kniegelenks und das Vermeiden unkontrollierter Bewegungen (Einsatz von Gehhilfen, Orthesen, Bandagen). Hinzu kommen medikamentöse (Schmerzlinderung, Hemmung von Entzündungen) und physiotherapeutische Maßnahmen.
Wenn der Meniskusschaden gravierender ist und Meniskusanteile eingeschlagen sind, kann es zu Einklemmungen des Meniskus im Gelenk kommen. Oft sind dann die Schmerzen bei bestimmten Bewegungen (z.B. Hinhocken in die tiefere Hocke) im Bereich des Gelenkspaltes (Verletzung des hinteren Anteils des Meniskus) oder bei Überstreckung des Kniegelenkes (wenn der vordere Meniskusanteil betroffen ist) einschießend und stark.
Dann sollte zügig ein Spezialist aufgesucht werden, da eine zeitnahe Operation den Meniskus „durch eine Naht retten kann“. Bei verzögerter Diagnose kann der Meniskus weiter geschädigt und dann irreparabel sein, so dass nur noch die Teilentfernung der wichtigen Struktur möglich ist.
Operationen am Meniskus werden im Rahmen einer Kniearthroskopie durchgeführt. Hier stehen grundsätzlich zwei Verfahren zur Verfügung, die Meniskusnaht (Refixation) und die Meniskusteilresektion. Bei der Meniskusnaht wird das abgerissene Gewebe wieder mit dem unverletzten Teil des Meniskus verbunden. Dieses Verfahren kommt in der Regel bei frischen Rissen in gut durchbluteten Bereichen des Meniskus zur Anwendung. Bei der Meniskusteilresektion wird der beschädigte Teil des Meniskus entfernt.
Ein wichtiger Sonderfall ist der sogenannte Korbhenkelriss. Hierbei ist ein Großteil des Meniskusgewebes eingerissen und verklemmt, so dass das Kniegelenk typischerweise nicht mehr ganz gestreckt werden kann. Bei jeder Bewegung kann mehr Meniskusgewebe geschädigt werden, so dass eine Operation innerhalb weniger Tage zu empfehlen ist. In einigen Fällen kann der Meniskus auch vor der Operation manuell reponiert, also von außen in seine richtige Position gedrückt werden. Dies hat den Vorteil, dass das Risiko für eine zunehmende Schädigung verringert wird, ersetzt jedoch nicht die Operation.
Patellaluxation
Patellaluxation ist der medizinische Fachbegriff für das „Herausspringen“ oder auch „Verrutschen“ der Kniescheibe (Patella). Dabei rutscht die Kniescheibe, die normalerweise im Gleitlager des Oberschenkelknochens gleitet, seitlich (meistens nach außen) heraus (laterale Patellaluxation). Neben einem Unfall als Ursache, gibt es eine Reihe von Faktoren, die ein Herausrutschen der Kniescheibe begünstigen. Hierzu gehören ein X-Bein, eine Überstreckbarkeit im Kniegelenk oder eine allgemeine Überbeweglichkeit. In einigen Fällen ist auch die Gleitrinne, in der die Knieschiebe gleitet, von Geburt an zu gering ausgeprägt. Fehlt diese Führung, rutscht die Kniescheibe viel leichter heraus, beispielsweise beim Schuhe zubinden oder ähnlichen Alltagsbewegungen (Bagatelltrauma).
Eine Patellaluxation wird von den Betroffenen als sehr schmerzhaft beschrieben. Durch das Herausspringen kommt es zu einer Verletzung des Halteapparates bestehend aus Kniescheibenbändern und der Kapsel. Es bilden sich Einblutungen ins Kniegelenk und das Knie wird dick. Gleichzeitig kann es dazu kommen, dass Knorpelstücke von der Kniescheibe oder vom Gleitlager abgelöst werden.
Wie bei allen Knieverletzungen, sollte auch bei einer Patellaluxation ein Arzt das Kniegelenk genau untersuchen und bildgebende Verfahren zur Diagnose einsetzen. Durch eine Röntgenaufnahme können knöcherne Abscherungen ausgeschlossen werden. Im MRT lässt sich genau einschätzen, ob es zu einem Riss des Halteapparates oder zusätzlich zu einer Knorpelverletzung gekommen ist und ob eine abgeflachte Gleitrinne vorliegt.
Häufig muss die Kniescheibe nach einem Herausspringen nicht von außen zurückgedrückt werden, sondern rutscht spontan wieder zurück. Verbleibt die Kniescheibe in der Fehlposition, kann es gelingen, diese durch eine Streckbewegung im Kniegelenk zurückgleiten zu lassen.
Tipp: Sollte die Kniescheibe nicht spontan oder infolge der Streckbewegung zurückrutschen, versuchen Sie nicht, selbst die Kniescheibe in ihre ursprüngliche Position zurückzudrücken. Dies könnte weitere Verletzungen nach sich ziehen. Suchen Sie in diesem Fall direkt die Notaufnahme auf.
Ist die Kniescheibe durch eine äußere Krafteinwirkung und zum ersten Mal herausgesprungen, reicht die Reposition, sofern keine weiteren Verletzungen vorliegen, durch einen Arzt in der Regel als erste Behandlungsmaßnahme aus. Nach erfolgter Vernarbung kommen ein Kräftigungs- und Bewegungstraining als konservative Behandlungsmaßnahmen hinzu. Kommt es erneut zu einem Herausspringen, besteht eine deutliche Instabilität und/oder sind Begleitverletzungen vorhanden, wird meist operiert. Eine Raffung des Halteapparates ist häufig nicht ausreichend, so dass eine Rekonstruktion des Halteapparates der Kniescheibe (MPFL) notwendig ist. Hier wird, ähnlich wie beim Kreuzbandersatz, eine Sehne aus dem Bein entnommen. Mit dieser Sehne wird die Kniescheibe seitlich am Oberschenkel befestigt, um ein erneutes Herausrutschen zu verhindern. Gleichzeitig können auch verschiedene weitere Ursachen eine Rolle spielen und ggf. andere oder zusätzliche Operationen wie den Tuberositasversatz / Tuberositasverschiebung (der knöcherne Ansatz der Patellasehne/Kniescheibensehne wird abgelöst und einige Millimeter weiter wieder fixiert) oder die Trochleaplastik (Vertiefung der Gleitrinne) notwendig sein.
Gerade das Patellofemoralgelenk mit seinen Pathologien ist kompliziert. Da Instabilität und/oder Schmerz häufig Jugendliche und jüngere Erwachsene betreffen und diese noch viele Jahre mit einem möglichst vollfunktionsfähigen Kniegelenk ohne ständige Angst vor erneuten Luxationen bei Alltagsbewegungen leben wollen, ist das Aufsuchen eines erfahrenen Spezialisten zu empfehlen.
Kniearthroskopie
Die Kniearthroskopie ist ein sog. minimalinvasiver Eingriff. Über zwei Hautschnitte an den Seiten des Knies werden eine Kamera und die entsprechenden chirurgischen Instrumente in das Knie eingeführt. Eine Kniearthroskopie wird im Rahmen der operativen Behandlung verschiedener Knieverletzungen eingesetzt. Je nach Art der Verletzung kann die Arthroskopie unter Voll- oder Teilnarkose und ambulant oder stationär durchgeführt werden. Von Vorteil ist, dass das Gelenk geschlossen bleibt, insgesamt weniger Schaden an den Strukturen iatrogen (durch den Arzt/die Behandlung) entsteht, das Infektionsrisiko sehr gering ist, die Narben sehr klein sind (auch kosmetischer Effekt) und einige Strukturen arthroskopisch sogar besser zugänglich sind als in der offenen Operation.
PECH-Regel
Die PECH-Regel ist eine Gedankenstütze für die Erstversorgung nach Muskel- und Gelenkverletzungen. Die entsprechende Akutbehandlung soll verhindern, dass sich die Verletzung in der ersten Phase nach dem Auftreten verschlimmert. Dabei steht
- P für Pause: Stellen Sie die verletzte Körperstelle ruhig und verzichten Sie auf unnötige Bewegungen.
- E für Eis: Kälte sorgt für eine Verengung der Blutgefäße und vermindert so Blutungen und Schwellungen. Gleichzeitig trägt Kälte zu einer Linderung akuter Schmerzen bei. Achten Sie unbedingt darauf, dass die jeweilige Stelle nur gekühlt und nicht lokal erfroren wird. Verwenden Sie nach Möglichkeit kein Eisspray. Legen Sie Eis nicht direkt auf die Haut, sondern nutzen Sie ein Handtuch oder eine Socke in die Sie das Eis wie in einen kleinen Beutel packen. Wenn Sie kein Eis zur Verfügung haben, eignet sich auch fließendes kaltes Wasser oder auch ein nasses Handtuch. Alternativ eignet sich auch ein Beutel gefrorenes Gemüse (ideal sind Erbsen, da diese sich aufgrund ihrer Größe gut an die verletzte Stelle anpassen), den Sie ebenfalls in ein Handtuch packen. Kühlen Sie zwischen zehn bis fünfzehn Minuten am Stück und machen Sie anschließend eine Pause von gleicher Dauer.
Tipp: Bei chronischen Schmerzen am Knie, z.B. auch bei Arthroseschmerz, abends kalten Speisequark auf das Kniegelenk verstreichen und 20 Minuten einwirken lassen.
- C für Compression: Druck verhindert, dass sich Schwellungen und Blutergüsse ausbreiten. Legen Sie einen Druckverband an die entsprechende Stelle an. Achten Sie darauf, den Druckverband nicht zu fest anzulegen, damit der Körperteil nicht abgeschnürt wird.
- H für Hochlagern: Das Hochlagern hilft ebenfalls, Schwellungen und Schmerzen zu vermindern. Lagern Sie den verletzen Körperteil nach Möglichkeit über Herzhöhe.
Beachten Sie, dass die PECH-Regel nur der Erstversorgung dient und kein Ersatz dafür ist, einen Arzt aufzusuchen und die Verletzung fachgerecht untersuchen bzw. behandeln zu lassen.
Prehabilitation: Werden Sie fit für Ihre Operation!
Prehabilitation (kurz: Preha) steht für den Aufbau von Kraft, Beweglichkeit und Ausdauer vor einer Operation. Sie soll durch gezielte Trainingsprogramme für Muskulatur und Kreislauf dazu führen, gestärkt in eine Operation hineinzugehen und sich danach schneller wieder zu erholen. Nicht nur bei Knieverletzungen bzw. -beschwerden verschlechtert eine Schonung vor der Operation (z.B. aufgrund von Schmerzen oder Unsicherheit darüber, welche Übungen sinnvoll sind) häufig den physischen und psychischen Zustand. Dies führt dazu, dass die Wiederherstellung des gewünschten Gesundheitszustands nach der Operation, also die Rehabilitation, erschwert wird. Gleichzeitig kann es den Operationserfolg verbessern, wenn Menschen mit einem möglichst guten Leistungsstand in die Operation gehen.
Wichtig in diesem Zusammenhang ist eine auf den Fitnesszustand und die bevorstehende Operation individuell angepasste Prehabilitation. Es geht darum, den physischen und psychischen Zustand zu verbessern ohne zu überfordern. Dementsprechend sollte sich die Prehabilitation nicht auf das körperliche Training beschränken, sondern je nach Anforderung bzw. Bedarf auch die Ernährung und eine psychologische Behandlung umfassen.
Gleichzeitig ist von Vorteil, dass das Erlernen von Übungen oder das Gehen mit Unterarmgehstützen vor der Operation ohne OP-Schmerz und ohne zeitlichen Druck meist leichter und psychologisch einfacher ist als direkt nach der OP.
Wenn Sie wissen, was auf Sie zukommt, fühlen Sie sich sicherer und haben weniger Angst/Sorge vor der bevorstehenden, für Sie ungewohnten Situation.
Tipp: Besprechen Sie so früh wie möglich mit Ihrem Arzt oder Therapeuten die Möglichkeiten einer individuellen Prehabilitation.
Propriozeption
Der Begriff Propriozeption leitet sich aus den lateinischen Worten „proprius (eigen)“ und „recipere (aufnehmen) ab und steht sinngemäß für „Bewegungsgefühl“. Die Propriozeption ist eine Eigenempfindung. Sie ermöglicht die Wahrnehmung von Körperlage (Lagesinn) und Körperbewegung (Kinästhesie) im Raum sowie die Einschätzung der erforderlichen Muskelkraft (Kraftsinn) für das Halten oder Verändern von Positionen. Diese Eigenwahrnehmung bildet somit die Grundlage für unsere motorischen Fähigkeiten.
Die Propriozeption kann auf ganz unterschiedliche Arten gestört werden bzw. beeinträchtigt sein (z.B. Verletzung von Nerven, Gelenken, Muskeln oder auch nach einer Operation). Der Erhalt bzw. die Wiederherstellung und die Verbesserung durch gezielte Trainingsprogramme spielt sowohl im sportlichen als auch rehabilitativen Bereich eine wichtige Rolle.
Knieprothese, Kniegelenksprothese
Die Kniegelenksprothese ist eine sog. Endoprothese. Im Gegensatz zu Exoprothesen, die außerhalb des Körpers zu Einsatz kommen (z.B. Armprothese, Beinprothese), handelt es sich bei der Endoprothese um ein Implantat.
Je nachdem, ob das Kniegelenk teilweise oder vollständig künstlich ersetzt wird, lässt sich zwischen Teil- und Totalendoprothesen entscheiden. Ob das Kniegelenk vollständig oder nur teilweise ersetzt werden muss, ist immer vom Krankheitsbild und weiteren individuellen Gegebenheiten abhängig. Der Einsatz einer Knietotalendoprothese (Knie-TEP), also eines vollständig künstlichen Kniegelenks, gehört in den letzten Jahren zu den häufigsten Eingriffen in der Orthopädie.
Eine Knieprothese besteht aus verschiedenen Komponenten und Materialien:
- der Oberschenkelanteil (Femurkomponente) wird auf die Oberschenkelknochenrolle aufgesetzt und ersetzt dort die abgenutzten Knorpeloberflächen. Diese Komponente besteht in der Regel aus einer Metall-Legierung.
- der Schienbeinanteil (Tibiakomponente) ersetzt die abgenutzten Gelenkflächen des Unterschenkels und besteht ebenfalls aus einer Metall-Legierung.
- das Inlay, eine Auflage aus Kunststoff, die auf der Schienbeinkomponente aufsitzt und als Gleitfläche dient.
Unter den Knietotalendoprothesen gibt es außerdem sog. ungekoppelte, teilgekoppelte und gekoppelte Prothesensysteme:
- bei ungekoppelten Prothesen (bikondylärer Oberflächenersatz, Doppelschlitten) sind Oberschenkel- und Schienbeinanteil nicht miteinander verbunden. Eine Voraussetzung für den Einsatz ist somit, dass die Bänder (Innen-, Außenband) ausreichend stabil sind.
- bei teilgekoppelten Prothesen werden die Femur- und Tibiakomponente anstelle des hinteren Kreuzbands künstlich miteinander verbunden.
- bei gekoppelten Prothesen sind die femorale und tibiale Komponente durch ein Scharnier miteinander verbunden. Gekoppelte Prothesen kommen vor Allem dann zum Einsatz, wenn Innen- und Außenbänder nicht stabil genug bzw. bereits geschädigt sind, bei Wechseloperationen und beim Vorliegen von größeren Knochendefekten, welche mit sogenannten Wedges ausgeglichen werden.



